वोल्फ-पार्किंसंस-सफ़ेद सिंड्रोम के लक्षण, कारण और उपचार
वोल्फ-पार्किंसंस-व्हाइट सिंड्रोम या preexcitation syndrome कार्डियोवास्कुलर सिस्टम में एक असामान्यता है जो अतालता की उपस्थिति की ओर जाता है.
यह आमतौर पर बहुत कम उम्र (गर्भावस्था, बच्चों या बच्चों के दौरान) में प्रकट होता है, लेकिन सौभाग्य से वशीकरण जैसे प्रभावी उपाय हैं.
इस लेख के दौरान हम उपचारों की एक और श्रृंखला, साथ ही साथ व्याधि की परिभाषा, इसके लक्षण, निदान या कारण और इस पर प्रतिक्रिया देंगे कि क्या यह वंशानुगत सिंड्रोम है या नहीं, रोगियों की सबसे बड़ी चिंताओं में से एक है।.
वोल्फ-पार्किंसंस-व्हाइट सिंड्रोम के लक्षण
वोल्फ-पार्किंसंस-व्हाइट सिंड्रोम का नाम उन तीन डॉक्टरों पर पड़ा है जिन्होंने 1930 में पहली बार इसका वर्णन किया था। इसका फैसला एक इलेक्ट्रोकार्डियोग्राफिक परिवर्तन था जो युवा लोगों में दिखाई देता था और इसके कारण पैरॉक्सिस्मल टचीसिया हो जाता था।.
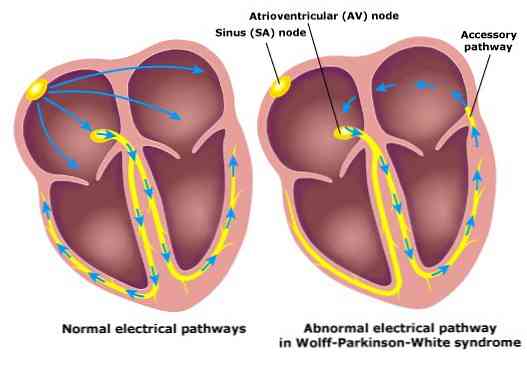
वोल्फ-पार्किंसंस-व्हाइट सिंड्रोम को हृदय प्रणाली में असामान्यता की विशेषता है। विशेष रूप से, यह एक असामान्य विद्युत कनेक्शन का एक सहायक मार्ग है जो एट्रियम से विद्युत आवेग को वेंट्रिकल तक जाने की अनुमति देता है, जो इसके सामान्य पथ का पालन नहीं करेगा.
यह गौण मार्ग अतालता की उपस्थिति का पक्षधर है, जैसे कि पैरॉक्सिस्मल टैचीकार्डिया। ये टचीकार्डिया मौखिक चालन प्रणाली और गौण मार्ग के बीच असामान्य विद्युत सर्किटों की स्थापना के कारण हैं, जिन्हें रीन्ट्री के रूप में भी जाना जाता है.
वोल्फ-पार्किंसंस-व्हाइट सिंड्रोम हृदय गति की समस्याओं में से एक है जो शिशुओं और बच्चों में पाया जा सकता है.
इस तरह के सिंड्रोम वाले मरीजों में आमतौर पर अचानक मृत्यु होने का खतरा अधिक होता है, इसलिए इलेक्ट्रोकार्डियोग्राम और इकोकार्डियोग्राम के माध्यम से मापन करना सुविधाजनक होता है।.
यदि अचानक मृत्यु का खतरा बढ़ जाता है या जब आप अतालता को खत्म करना चाहते हैं, तो एक इलेक्ट्रोफिजियोलॉजिकल अध्ययन किया जा सकता है। यह हमें इस गौण मार्ग का पता लगाने और इसका अध्ययन करने की अनुमति देगा, ताकि इसे रेडियोफ्रीक्वेंसी धाराओं (जिसे अपच के रूप में भी जाना जाता है) के माध्यम से समाप्त किया जा सके।.
इस तकनीक के साथ सफलता सिद्ध से अधिक है, क्योंकि जटिलताओं के बिना लगभग 90% सफल होते हैं। Antirrhythmic दवाओं का भी उपयोग किया जा सकता है.
आवृत्ति
इन विकृति विज्ञान की घटना प्रति 1,000 व्यक्तियों पर 1-3 है, जिसके बारे में यह माना जाता है कि लगभग 65% किशोर और 40% 30 वर्ष से अधिक उम्र के लोग स्पर्शोन्मुख होते हैं, अर्थात किसी भी प्रकार का अनुभव किए बिना लक्षण (कार्डियोलॉजी के स्पेनिश सोसायटी, 2012).
यह भी देखा गया है कि पहले दर्जे के रिश्तेदार में वोल्फ-पार्किंसन-व्हाइट सिंड्रोम से प्रभावित प्रति 1000 पर 5.5 की घटना है.
निदान
नैदानिक परिस्थितियां उम्र पर निर्भर करती हैं। बचपन में, जीवन के पहले वर्ष का आमतौर पर टैचीकार्डिया के एपिसोड के बाद निदान किया जाता है.
अधिकांश देशों, 2013 में एक यूरोपीस अध्ययन के अनुसार, इन रोगियों के प्रबंधन के लिए दिशानिर्देशों का अभाव है। हालाँकि, स्पेन में स्पैनिश सोसाइटी ऑफ़ कार्डियोलॉजी ने अपने वेब पेज पर इस रोगविज्ञान के साथ स्पर्शोन्मुख रोगियों के प्रबंधन के लिए 2012 के विशेषज्ञ मार्गदर्शिका को संलग्न किया।.
एक बार जब सभी लक्षणों का मूल्यांकन किया जाता है, अगर डॉक्टर इस संभावना पर विश्वास करते हैं कि रोगी इस लक्षण से पीड़ित है, तो वह उसे एक कार्डियोलॉजिस्ट के पास एक इलेक्ट्रोकार्डियोग्राम (ईसीजी) करने के लिए संदर्भित करेगा।.
एक ईसीजी एक परीक्षण है जो हृदय गति और विद्युत गतिविधि को रिकॉर्ड करता है। यह छोटे इलेक्ट्रोडों द्वारा बनता है जो हथियारों, छाती और पैरों में डाले जाते हैं। यदि हमारे ईसीजी ने एक असामान्य पैटर्न दर्ज किया, तो वोल्फ-पार्किंसंस-व्हाइट सिंड्रोम के निदान की पुष्टि की जाएगी.
लक्षण
यद्यपि यह एक जन्मजात विकार है, लेकिन लक्षण देर से किशोरावस्था या शुरुआती वयस्कता तक प्रकट नहीं हो सकते हैं.
हृदय गति के एपिसोड के बारे में, ये लोगों की विशेषताओं के अनुसार अलग-अलग होते हैं। जबकि कुछ केवल कुछ एपिसोड से पीड़ित होते हैं, दूसरों को प्रति सप्ताह 1 या 2 बार भी अनुभव हो सकता है.
सुप्रावेंट्रिकुलर टैचीकार्डिया (एसवीटी) प्रति मिनट 100 से अधिक बीट्स की असामान्य रूप से तेज़ हृदय गति है.
इस सिंड्रोम से पीड़ित व्यक्ति में निम्नलिखित लक्षण हो सकते हैं:
-छाती में जकड़न या दर्द
-चक्कर
-बेहोश होना
-बेहोशी
-साँस लेने में कठिनाई
-धड़कन
-व्यायाम की सहनशीलता में कमी
-चिंता
-कुछ मामलों में आप चेतना खो सकते हैं (सिंकप)
एक अन्य लक्षण जो रोगी को डब्ल्यूपीडब्ल्यू के साथ अनुभव हो सकता है, वह है अलिंद स्पंदन, जहां एट्रियम बहुत तेज गति से धड़कता है; या आलिंद फिब्रिलेशन, जहां मांसपेशियों की दीवार का तेजी से अनियमित संकुचन होता है.
आलिंद फिब्रिलेशन को कई तरीकों से परिभाषित किया जा सकता है, यह उस डिग्री पर निर्भर करता है जिस पर यह आपको प्रभावित करता है। ये हैं:
-पैरॉक्सिस्मल अलिंद फिब्रिलेशन: आमतौर पर किसी भी प्रकार के उपचार के बिना 48 घंटों में गायब हो जाते हैं.
-लगातार आलिंद फिब्रिलेशन: प्रत्येक एपिसोड की अवधि आम तौर पर 7 दिन या उससे कम होती है यदि यह है.
-लंबे समय तक लगातार आलिंद फिब्रिलेशन: इसका मतलब है कि आपके पास लगभग एक वर्ष या उससे अधिक समय से स्थायी अलिंद है.
-स्थायी अलिंद फैब्रिलेशन: इस प्रकार का कंपन हर समय मौजूद रहेगा.
यह बहुत कम है कि वेंट्रिकुलर फिब्रिलेशन वुल्फ-पार्किंसन-व्हाइट सिंड्रोम में होता है क्योंकि यह हृदय की गिरफ्तारी और अचानक मौत का कारण होगा.
वेंट्रिकुलर फिब्रिलेशन तब होता है जब हृदय की विद्युत गतिविधि अव्यवस्थित हो जाती है, जिसके परिणामस्वरूप दिल की धड़कन के समन्वय में कमी और वेंट्रिकल्स की खराबी होती है.
एक सामान्य दिल में एक चालन मार्ग होता है या इसे (उसके बंडल के रूप में भी जाना जाता है) होता है, जहां विद्युत आवेगों को हृदय (एट्रिआ) के छोटे गुहाओं से बड़े लोगों (निलय) तक प्रेषित किया जाता है.
लेकिन वोल्फ-पार्किंसंस-व्हाइट सिंड्रोम होने के मामले में, व्यक्तियों में एक दूसरा असामान्य चालन मार्ग है, केंट बीम, जो एट्रिअम की मांसपेशियों से निलय तक अतिरिक्त विद्युत आवेगों को भेजने के लिए जिम्मेदार है।.
का कारण बनता है
सामान्य तौर पर, वोल्फ-पार्किंसंस-व्हाइट सिंड्रोम के मामलों को बिना किसी स्पष्ट कारण के सरल अवसर द्वारा निर्मित किया जाता है.
हालांकि, कुछ मामलों में यह एक आनुवंशिक उत्पत्ति हो सकती है, इसलिए वे एक ऑटोसोमल प्रमुख फैशन में विरासत में मिली हैं.
यद्यपि यह बहुत कम संख्या में होता है, सबसे प्रसिद्ध कारणों में से एक जो कि वोल्फ-पार्किंसंस-व्हाइट सिंड्रोम को जन्म देता है, PRKAG2 जीन में उत्परिवर्तन हैं.
यह जीन जन्म से पहले दिल के विकास में शामिल हो सकता है, हालांकि भूमिका अभी भी अज्ञात है, यह सवाल किया जा रहा है कि क्या इसके उत्परिवर्तन से वुल्फ सिंड्रोम जैसे हृदय संबंधी असामान्यताओं का विकास होता है।.
शोध के आंकड़ों के अनुसार, यह सुझाव दिया गया है कि ये उत्परिवर्तन दिल में एएमपी-सक्रिय प्रोटीन किनेज की गतिविधि को बदल देते हैं, लेकिन यह पूरी तरह से स्पष्ट नहीं है अगर होने वाले परिवर्तन एक सक्रियण या गतिविधि में कमी के कारण होते हैं.
अन्य अध्ययनों से पता चलता है कि प्रोटीन किनेस गतिविधि में ये परिवर्तन हृदय के आयन चैनलों में होने वाले परिवर्तन से संबंधित हैं.
ये आयन चैनल हृदय की लय के लिए आवश्यक हैं, क्योंकि वे कोशिका के अंदर और बाहर सकारात्मक चार्ज परमाणु हैं.
दूसरी ओर, कई शोधकर्ताओं का मानना है कि फैमिलियल डब्ल्यूपीडब्ल्यू सिंड्रोम एक ग्लाइकोजन भंडारण विकार के कारण है.
इलाज
उपचार की पसंद रोगी की विशेषताओं और उनके लक्षणों की गंभीरता दोनों पर निर्भर करती है.
उन प्रक्रियाओं और विशिष्ट चिकित्सीय हस्तक्षेप कई कारकों के आधार पर भिन्न हो सकते हैं, जैसे अतालता का प्रकार, इसकी आवृत्ति, लक्षणों की गंभीरता, हृदय की गिरफ्तारी का जोखिम और सामान्य स्वास्थ्य और / या अन्य तत्व।.
वशीकरण की तकनीक केवल एक ही चीज है जो आज निश्चित रूप से बीमारी का इलाज करती है, इस प्रकार जीवन के लिए दवा लेने से बचती है.
यदि रोगी के पास कई अतालताएं हैं और खतरनाक हैं, तो कैथेटर का उपयोग आमतौर पर पहले विकल्प के रूप में किया जाता है.
इस प्रक्रिया में एक छोटी चीरा के माध्यम से एक धमनी में कैथेटर का सम्मिलन शामिल होता है जो कमर के पास बनाई जाती है ताकि यह हृदय क्षेत्र तक पहुंच सके और उस हिस्से को नष्ट कर सके जो टैचीकार्डिया पैदा कर रहा है। उनके पास 80% से अधिक की सफलता है
कुछ दवाएं जो अतालता के एपिसोड को नियंत्रित करने के लिए इस्तेमाल की जा सकती हैं, वे हैं: एडेनोसिन, प्रोकेनामाइड, सोटालोल, फ्लीकेनिडिया, आइबूटीलाइड और एमियोडारोन। अन्य दवाएं जैसे कि वरपामिल वेंट्रिकुलर फाइब्रिलेशन के जोखिम को बढ़ा सकती हैं, इसलिए इसका उपयोग विशेष रूप से इंगित किया जाना चाहिए.
पिछले उपचारों का उपयोग करने में सक्षम नहीं होने के मामले में एक और तकनीक, गौण मार्ग को सुरक्षित या फ्रीज करने के लिए ओपन-हार्ट सर्जरी होगी। यह हस्तक्षेप इस सिंड्रोम के लिए एक स्थायी इलाज भी प्रदान कर सकता है.
तीन तकनीकें हैं जो एक एपिसोड को रोकने में मदद कर सकती हैं। ये हैं:
-योनि का युद्धाभ्यास: एक तकनीक है जो तंत्रिका को उत्तेजित करने में मदद कर सकती है जो विद्युत संकेतों को धीमा कर देती है.
-दवाओं: एक एडेनोसाइन इंजेक्शन असामान्य विद्युत संकेतों को अवरुद्ध कर सकता है.
-हृत्तालवर्धन: एक प्रकार का इलेक्ट्रिक शॉक थेरेपी है जो हृदय को सामान्य दर से हिलाता है। इन्हें पिछले वाले की तरह अस्पताल में ले जाया जा सकता है.
नए एपिसोड को रोकने में हमारी मदद करने वाली तकनीकें निम्नलिखित हैं:
-जीवनशैली में बदलाव: एक स्वस्थ आहार खाने से, और हमें किन कारणों से बचा जा सकता है.
-इलाज: एमियोडेरोन जैसी दवाएं हृदय में विद्युत आवेगों को कम करके एपिसोड को रोकने में मदद करती हैं.
-कैथेटर पृथक्करण
पूर्वानुमान
ज्यादातर मामलों में, अपस्फीति सर्जरी 85 और 95% के बीच की प्रक्रिया की प्रभावशीलता के साथ इस विकार को ठीक करती है.


